
心肌梗死一定伴随着撕心裂肺的胸痛?
如果某天你或家人突然感到莫名牙痛、肩膀酸胀,甚至只是“吃不下饭”,会不会觉得这只是小毛病,不值得去医院?
可现实是,临床上相当一部分心梗患者,尤其是女性和老年人,首发症状根本不是典型胸痛。他们往往在毫无预警的情况下突发心脏骤停,而此前的身体异常,早已悄悄亮起红灯——只是被忽略了。
为什么有些人的心梗“静悄悄”?为什么同样的疾病,在不同人身上表现得如此不同?这背后,藏着一个常被忽视的医学真相:心肌缺血的神经传导路径存在显著个体差异。
心脏本身没有痛觉神经末梢,我们感受到的“心绞痛”,其实是缺血信号通过脊髓节段向体表放射的结果。

当支配区域因年龄、糖尿病神经病变或其他原因变得迟钝,疼痛感知就会减弱甚至消失,转而表现为其他部位的“牵涉痛”或非特异性症状。
一位68岁的女士曾在社区体检时抱怨“最近总犯胃病,吃了就胀,还恶心”,家人以为是消化不良,自行买了助消化药。三天后她在晨练时突然晕倒,送医确诊为急性前壁心梗。
回溯病史,她过去一周其实已有不明原因的乏力、夜间盗汗和左肩隐痛,但这些信号被归因为“年纪大了”或“更年期后遗症”。这种误判,在基层诊疗中并不罕见。

非典型心梗症状之所以危险,是因为它们模糊、常见,容易与日常小病混淆。比如牙痛——并非蛀牙引起的尖锐刺痛,而是下颌或牙齿深处持续数分钟以上的闷胀感,休息或含服硝酸甘油后可能缓解;
又如上腹不适,常被当作胃炎,但伴随冷汗、气短时就需高度警惕;还有突如其来的极度疲乏,不是运动后的正常劳累,而是“连刷牙都提不起劲”的虚弱感,可持续数天。
更值得深思的是:为什么现代人对身体的细微变化越来越迟钝?快节奏生活让人习惯性忽略“小异常”,把疲劳当作常态,把不适当作压力所致。

久而久之,身体发出的求救信号被大脑自动过滤。有研究观察到,约30%的心梗患者在发作前24–48小时内曾有至少一种非典型前驱症状,但仅有不足一半的人主动就医。
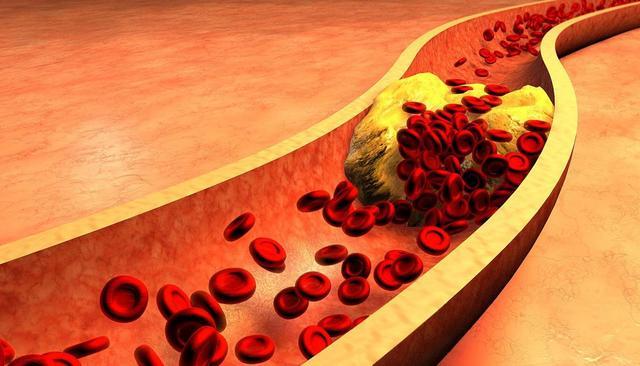
从病理机制看,心梗的本质是冠状动脉内斑块破裂,引发血栓形成,导致心肌供血中断。但斑块并非一夜形成。
长期高血压、高血脂、吸烟、糖尿病或慢性炎症状态,会持续损伤血管内皮,促使脂质沉积、纤维帽变薄。这个过程可能长达十年以上,却无明显症状。直到某次情绪激动、剧烈运动或清晨血压波动,脆弱的斑块突然崩解——灾难就此发生。

清晨6点至中午12点是心梗高发时段。此时人体交感神经兴奋性升高,儿茶酚胺分泌增加,心率加快、血压上升,同时血液黏稠度较高,多重因素叠加,极易诱发斑块破裂。
这也解释了为何很多人在晨起洗漱、赶公交或晨练时突发心梗。若此前已有轻微不适却未重视,风险将进一步放大。
如何识别那些“伪装者”?医生建议关注三类高频非典型信号:一是无诱因的颈部、下颌、背部或上腹部持续性不适,尤其在活动后加重、休息后缓解;

二是突发的呼吸急促伴冷汗,即使静坐也感到气不够用;三是无法解释的极度疲乏或睡眠障碍,如连续多日早醒、心悸。这些症状若反复出现,哪怕每次只持续几分钟,也应视为“红色警报”。
个体差异决定了并非所有异常都指向心脏。但关键在于:建立“症状关联思维”。一位平时健康的中年男性,若在爬三层楼后出现牙痛+出汗+恶心。
即使没有胸痛,也应立即停止活动并拨打急救电话。而糖尿病患者因自主神经受损,心梗时可能仅表现为意识模糊或低血压,更需家属密切观察。

在预防层面,生活方式干预仍是基石。控制血压、血糖、血脂并非抽象口号,而是具体到每日盐摄入少于5克、每周150分钟中等强度运动、戒烟限酒等可执行动作。
中医理论亦强调“治未病”,认为情志失调(如长期焦虑、抑郁)可致“气滞血瘀”,与现代医学中的应激性心肌损伤机制不谋而合。保持情绪平稳、规律作息,同样是护心良方。
对于已存在心血管危险因素的人群,定期进行颈动脉超声、心电图或冠脉CTA筛查有助于早期发现隐患。但需注意,检查不能替代日常观察。
一位患者去年体检“一切正常”,三个月后却突发心梗——因为斑块可能在短时间内变得不稳定。动态关注自身感受,比一次静态检查更重要。
值得欣慰的是,随着公众健康素养提升,越来越多的人开始学会倾听身体的声音。某社区开展“心梗预警信号”宣教后,居民因非典型症状就诊的比例上升了40%。
其中近三成被证实存在心肌缺血。这说明,知识就是最好的“溶栓药”——它能在血栓形成前,先溶解掉我们的麻痹心理。
请记住:心脏不会说话,但它会“借”其他器官发声。当你感到莫名的牙痛、肩背酸、胃胀或极度疲惫时,不妨多问一句:“这会不会是心脏在求救?”
别让“以为没事”变成“悔之晚矣”。生命的韧性在线股票配资,不仅在于医学的进步,更在于我们对自身细微变化的尊重与回应。
泰禾配资提示:文章来自网络,不代表本站观点。



